Et si l’intelligence artificielle pouvait veiller sur les diabétiques?

La professeure Monia Rekik travaille sur un outil d’analyse pour prédire l’hypoglycémie chez les personnes atteintes de diabète de type 1
Gérer le diabète de type 1 n’est pas une mince tâche. En plus de s’injecter quotidiennement de l’insuline, les personnes atteintes de cette maladie doivent également s’alimenter de manière régulière et équilibrée et bien doser leur activité physique. Au cours des dernières années, plusieurs technologies sont apparues pour simplifier quelque peu leur vie, comme des dispositifs de lecture de la glycémie en continu et des pompes à insuline. Toutefois, pour que ces technologies soient utilisées à leur plein potentiel, une grande masse de données individuelles doit être analysée chez chaque patient.
Or, ces informations sont si nombreuses que le cerveau humain a de la difficulté à les traiter de façon optimale. Par contre, un algorithme pourrait aisément le faire et permettre à chaque patient de gérer, de manière personnalisée, son diabète. Créer cet algorithme est l’un des projets sur lesquels travaille Monia Rekik, professeure au Département d’opérations et systèmes de décision de la Faculté des sciences de l’administration.
Le diabète de type 1 au quotidien
Chez les personnes atteintes de ce type de diabète, le pancréas ne produit pas d’insuline, une hormone qui permet à certaines cellules d’absorber le glucose présent dans les vaisseaux sanguins. Or, une trop grande quantité de glucose dans le sang – l’hyperglycémie – peut causer à court terme de la fatigue et des étourdissements et à long terme des problèmes cardiovasculaires importants ainsi que des atteintes graves aux yeux, aux reins ou aux nerfs.
La santé de ces personnes dépend donc de l’injection quotidienne d’insuline fabriquée en laboratoire. Toutefois, cette injection, si elle est mal dosée, peut entraîner une trop faible concentration du glucose dans le sang – l’hypoglycémie – qui, elle, peut se manifester par des sueurs, des tremblements, des maux de tête, des convulsions, une perte de conscience, voire la mort.
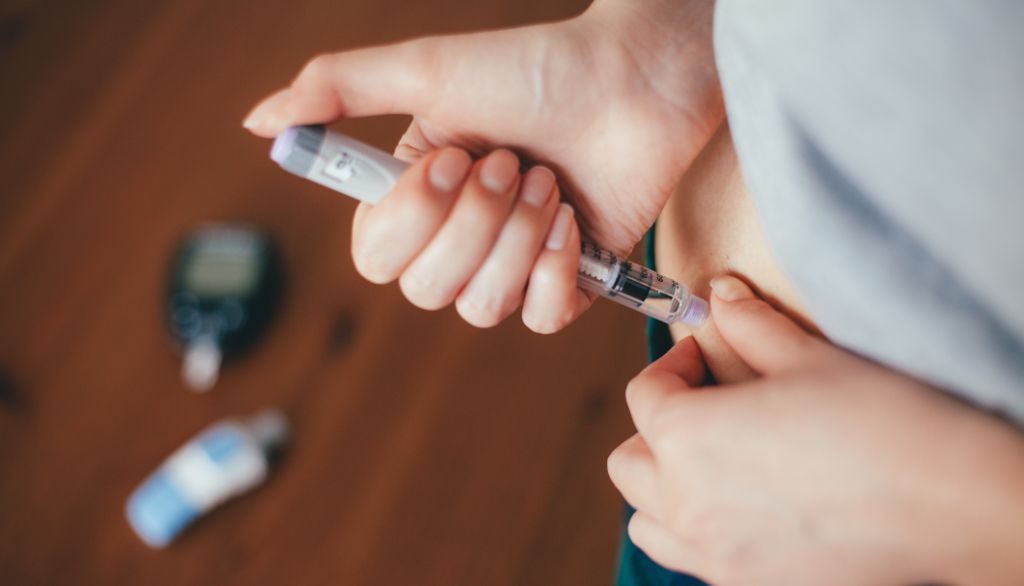
La santé des personnes atteintes de diabète de type 1 dépend de l’injection quotidienne d’insuline. Toutefois, si elle est mal dosée, cette injection peut causer l’hypoglycémie. Celle-ci peut se manifester par des maux de tête, des tremblements, des convulsions, une perte de conscience, voire la mort.
Malheureusement, il n’existe pas de recette universelle pour les doses d’insuline à administrer. La recherche de la posologie idéale chez un patient s’effectue généralement par une démarche d’essais et erreurs. «De plus, dans cette équation, on doit tenir compte de plusieurs paramètres qui peuvent avoir une incidence sur le taux de sucre dans le sang, comme l’alimentation, le sommeil ou l’activité physique. Et l’activité physique, ce n’est pas nécessairement du sport. Ça peut être tout simplement du jardinage. La gestion du diabète de type 1, c’est un véritable casse-tête», affirme Monia Rekik.
Cette professeure en sait quelque chose. Mère d’un jeune garçon chez qui on a diagnostiqué la maladie à l’âge de 3 ans, elle a dû apprendre à déceler les signes d’hypoglycémie et à analyser les divers éléments quotidiens susceptibles d’influer sur la glycémie de son fils. «Les parents doivent tout analyser, même s’ils ne ressentent pas eux-mêmes les symptômes. C’est très exigeant! Il y a tellement de choses auxquelles il faut penser», témoigne-t-elle.
Heureusement pour le petit, la mère est une spécialiste de l’analyse des données, habituée de travailler sur les systèmes d’aide à la décision. Mais même avec cette expertise, Monia Rekik avoue que trouver le bon équilibre dans la gestion du diabète de type 1 reste tout un défi.
De mère dévouée à chercheuse pour la cause du diabète
Monia Rekik était déjà une chercheuse bien établie avant de fonder une famille. Après des études en génie industriel dans sa Tunisie natale, elle s’est inscrite à Polytechnique Montréal, où elle a fait une maîtrise en recherche opérationnelle, puis un doctorat en mathématiques de l’ingénieur. Elle se spécialise alors dans l’optimisation de la confection d’horaires de travail. Puis, lors de ses études postdoctorales au Centre interuniversitaire de recherche sur les réseaux d’entreprise, la logistique et le transport, elle travaille sur les enchères de transport.
Embauchée par l’Université Laval en 2008, elle continue de travailler sur plusieurs projets touchant l’optimisation de la confection d’horaires. Par exemple, elle mène actuellement des recherches en collaboration avec la Commission québécoise des libérations conditionnelles et le ministère de la Sécurité publique pour améliorer l’horaire des audiences de mise en liberté sous condition. Elle poursuit également ses recherches sur les algorithmes, destinés aux transporteurs ou à leurs clients, afin d’estimer la meilleure mise dans une enchère combinatoire qui prend en compte plusieurs paramètres, comme les coûts, les émissions de gaz à effet de serre, la synergie avec d’autres besoins en transport, etc.
Il n’est guère étonnant qu’au moment de l’intrusion du diabète dans sa vie, cette chercheuse ait souhaité participer à des études sur la maladie. «Je me suis d’abord inscrite comme patiente partenaire dans le projet BETTER. Puis, de fil en aiguille, je suis devenue cochercheuse sur certaines études. Les maths appliquées, la recherche opérationnelle, l’optimisation de systèmes et de processus, tout ça peut s’appliquer dans plusieurs domaines, notamment en santé. Aujourd’hui, dans ce domaine, j’ai troqué ma casquette de maman d’un enfant diabétique pour celle de chercheuse», raconte la professeure Rekik.
BETTER, un projet axé sur les patients
Le projet BETTER, qui vise avant tout à réduire les épisodes d’hypoglycémie chez les personnes vivant avec le diabète de type 1, réunit des patients partenaires et des spécialistes pour améliorer les pratiques cliniques, les traitements et la qualité de vie. Ce travail en partenariat permet d’axer la recherche sur les besoins réels des patients et de leurs familles.
En plus des recherches et des activités de transfert de connaissances, le projet BETTER chapeaute le registre BETTER, auquel peuvent s’inscrire les personnes vivant avec le diabète de type 1. En novembre 2022, ce registre – premier du genre au Canada – comptait plus de 2800 personnes. «Au début, le registre recensait uniquement les personnes touchées par la maladie au Québec. Depuis décembre dernier, il s’est élargi à l’échelle du pays. On a créé ce registre pour connaître le nombre exact de personnes vivant avec le diabète de type 1. Auparavant, on connaissait uniquement le nombre total de diabétiques, types 1 et 2 confondus. C’est très important que les gens concernés y participent, car grâce à ce registre, on peut établir les problématiques de recherche les plus pertinentes pour les patients. Et grâce à lui, je pourrai aussi recruter des patients partenaires pour mes projets sur le diabète», explique Monia Rekik.
Le premier projet sur le diabète auquel la professeure Rekik a été associée à titre de cochercheuse visait à dresser le portrait du parcours des parents ayant un enfant aux prises avec le diabète de type 1 depuis le diagnostic jusqu’au suivi régulier de la maladie. «Il s’agissait, précise-t-elle, d’un projet qualitatif, très enrichissant, basé sur des entrevues avec des parents. J’ai vu tous les soucis que vivent les familles. Ce sont des préoccupations que je comprends parfaitement puisque je suis passée par là.»

Depuis, Monia Rekik a publié, à titre de coauteure, trois articles sur l’expérience parentale liée au diabète de type 1 et elle a organisé un colloque à l’Université Laval.
La professeure est également patiente partenaire pour Action Diabète Canada, où elle s’est engagée, avec ses pairs, à définir les 10 problématiques de recherche qui semblent les plus importantes aux yeux des personnes ayant le diabète de type 1 et de leurs proches.
Les mégadonnées comme solution à l’hypoglycémie
La professeure Rekik dirige actuellement un projet qui lui tient particulièrement à cœur: utiliser l’intelligence artificielle (IA) pour calculer et prédire les risques d’hypoglycémie chez un patient vivant avec le diabète de type 1, et ce, de manière individualisée.
«Mon équipe et moi, déclare-t-elle, ne sommes pas les premiers à tenter cette aventure. Cependant, la majorité des recherches dans ce domaine se basent sur des activités supervisées en laboratoire ou des tests effectués sur des patients virtuels. Pour notre part, nous souhaitons étudier le diabète de type 1 dans un contexte de vie réelle.» Grâce à toutes les nouvelles technologies, il est maintenant possible de le faire relativement facilement. «Les montres intelligentes peuvent mesurer plusieurs données, comme le rythme cardiaque, le nombre de pas, le temps de sommeil. Les dispositifs de lecture de la glycémie en continu peuvent donner une mesure toutes les 5 minutes. Avec les pompes à injection d’insuline, on a toute l’information sur la quantité et le moment d’injection. Il faut exploiter toutes ces données», s’exclame Monia Rekik.
Depuis deux ans, elle collabore à des projets menés à l’Institut de recherches cliniques de Montréal (IRCM), comme celui sur le traitement des hypoglycémies pour les patients portant des pompes à insuline automatisées, ou cet autre concernant l’influence de l’exercice physique – notamment l’entraînement intermittent à haute intensité (appelé HIIT pour high intensity interval training) – sur l’hypoglycémie. Ces collaborations avec l’IRCM lui permettront de recueillir l’immense quantité de données requise pour créer l’algorithme. Pour l’instant, elle se concentre surtout sur les données en lien avec la gestion de l’activité physique.
« Nous pourrons ainsi prédire une chute problématique du glucose sanguin une vingtaine de minutes avant qu’elle ne survienne, peut-être même une heure. Ultimement, j’aimerais que l’IA puisse entièrement prévenir les épisodes d’hypoglycémie. »
— Monia Rekik
«Je suis très optimiste de réussir à développer un outil capable de calculer avec une précision raisonnable les risques d’hypoglycémie. Nous pourrons ainsi prédire une chute problématique du glucose sanguin une vingtaine de minutes avant qu’elle ne survienne, peut-être même une heure. Ultimement, j’aimerais que l’IA puisse entièrement prévenir les épisodes d’hypoglycémie», avance-t-elle.
De toute façon, comme elle le remarque pertinemment, même s’il n’a pas la précision suffisante pour prévenir les hypoglycémies, un outil réunissant toutes les informations sur une même plateforme va nécessairement contribuer à améliorer la qualité de vie des patients. En effet, il ne suffit pas d’avoir un dispositif de lecture en continu pour comprendre les fluctuations de la glycémie. Avec un algorithme qui traite toutes les données, les médecins pourront mieux ajuster la posologie. «Les patients eux-mêmes pourront analyser plus facilement les éléments susceptibles d’influencer leur glycémie. Les parents d’enfants vivant avec le diabète de type 1, quant à eux, pourront avoir une meilleure idée de ce qui se passe à l’école. Tout le monde en ressortira gagnant», soutient avec conviction Monia Rekik, qui souhaite surtout développer un outil accessible à tous.

«Les technologies – pompes à insuline, montres intelligentes, dispositifs de lecture en continu et intelligence artificielle – doivent être employées de concert. Mais surtout, elles ne doivent pas être réservées aux plus nantis. Le principe d’équité est, selon moi, fondamental et je tiens à développer un outil qui augmentera la qualité de vie de toutes les personnes vivant avec le diabète de type 1 et de leurs familles», conclut la professeure Rekik.
Monia Rekik travaille sur plusieurs projets d’optimisation de systèmes et de processus. Elle a notamment collaboré avec l’entreprise Alstom Canada pour créer un algorithme de planification des tâches pour une cellule de soudage robotisée.




